유방암 검진 이점과 위험성
유방암 검진 주요 이점
정기적으로 검진을 받으면, 손으로 만져지는 멍울이 생기기 전에 유방암을 발견하는 데 도움이 될 수 있습니다.
아래에 있는 이미지는 발견 방식에 따른 유방암 종양의 평균 크기를 보여줍니다.
정기적인 검진으로 발견되는 종양의 평균 크기는 약 1.1cm이지만, 실제로는 손으로 만져지지 않을 정도로 더 작은 종양도 유방촬영술로 발견할 수 있습니다.
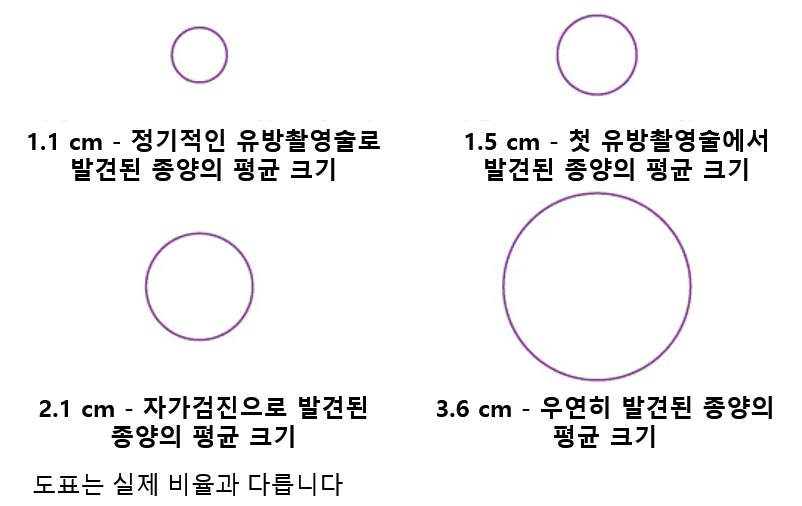
이처럼 조기에 발견되면 암이 퍼질 시간이 줄어들기 때문에 다음과 같은 이점이 있습니다.
유방암으로 사망할 가능성을 줄일 수 있습니다
검진을 위한 유방촬영술로 암을 발견한다고 해서 반드시 완치가 보장되는 것은 아니지만, 생존율을 높이는 데 도움이 될 수 있습니다.
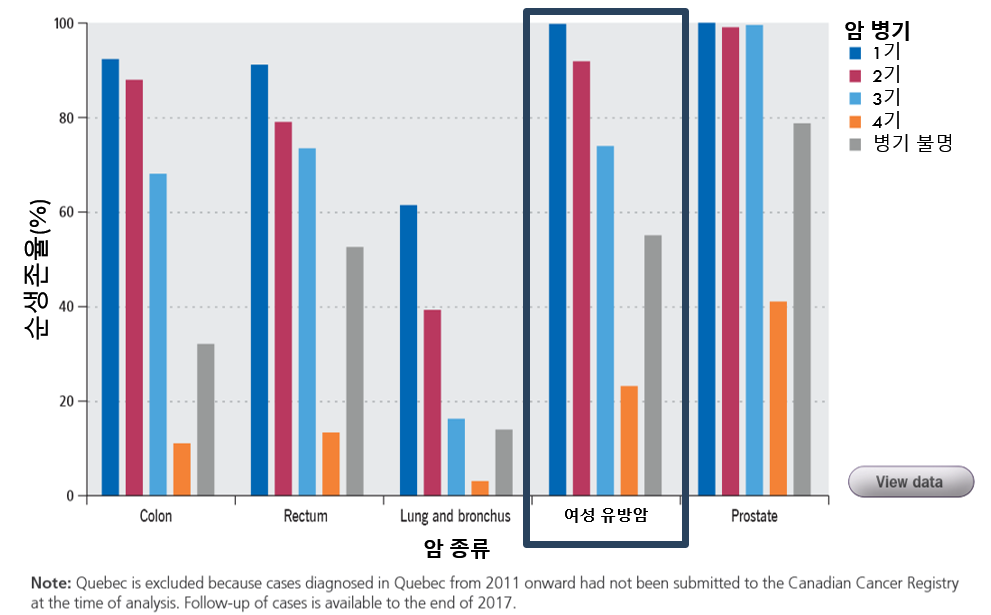
이 그래프는 암이 진단된 병기에 따른 5년 생존율을 보여줍니다.
보시는 것처럼, 초기 단계에서 발견될수록 생존율이 더 높으며, 특히 파란색으로 표시된 1기의 5년 생존율은 거의 100%에 가깝습니다.
더 나은 치료 결과
치료가 더 간단해질 수 있고 덜 침습적인 치료로도 충분할 수 있습니다
침습적 치료란, 신체 내부로 기구나 도구가 들어가거나 피부를 절개하는 등 신체를 물리적으로 침범하는 의료 절차를 말합니다.
덜 침습적인 치료는 절개 범위를 더 작게 하거나 영향을 받는 부위를 최소화하여 위험을 낮추고 회복 시간을 단축하는 것을 의미할 수 있습니다.
유방암 치료에서 덜 침습적인 방법으로는 종양이 있는 부위만 제거하는 부분절제술이 있습니다. 반대로 유방 전체를 제거하는 유방절제술은 상대적으로 더 침습적인 치료에 해당합니다.

유방암을 조기에 발견하면 이러한 덜 침습적인 치료 옵션을 선택할 수 있을 가능성을 높입니다.
유방암 검진의 잠재적 위험
거짓 양성 결과로 인한 추가 검사
가끔 유방촬영술을 받은 건강한 사람에게서 실제로 유방암이 없음에도 비정상 소견이 나올 수 있습니다. 이를 거짓 양성 결과라고 합니다.
거짓 양성 결과는 추가 영상 검사나 생검으로 이어질 수 있으며, 결국 이러한 검사들의 최종 결과가 유방암이 없다는 것으로 확인될 수 있습니다
대부분의 경우 필요한 추가 검사는 특정 부위를 더 자세히 촬영하는 진단용 유방촬영술입니다.
때로는 추가 검사로 유방 초음파나 유방 MRI가 필요할 수도 있습니다.
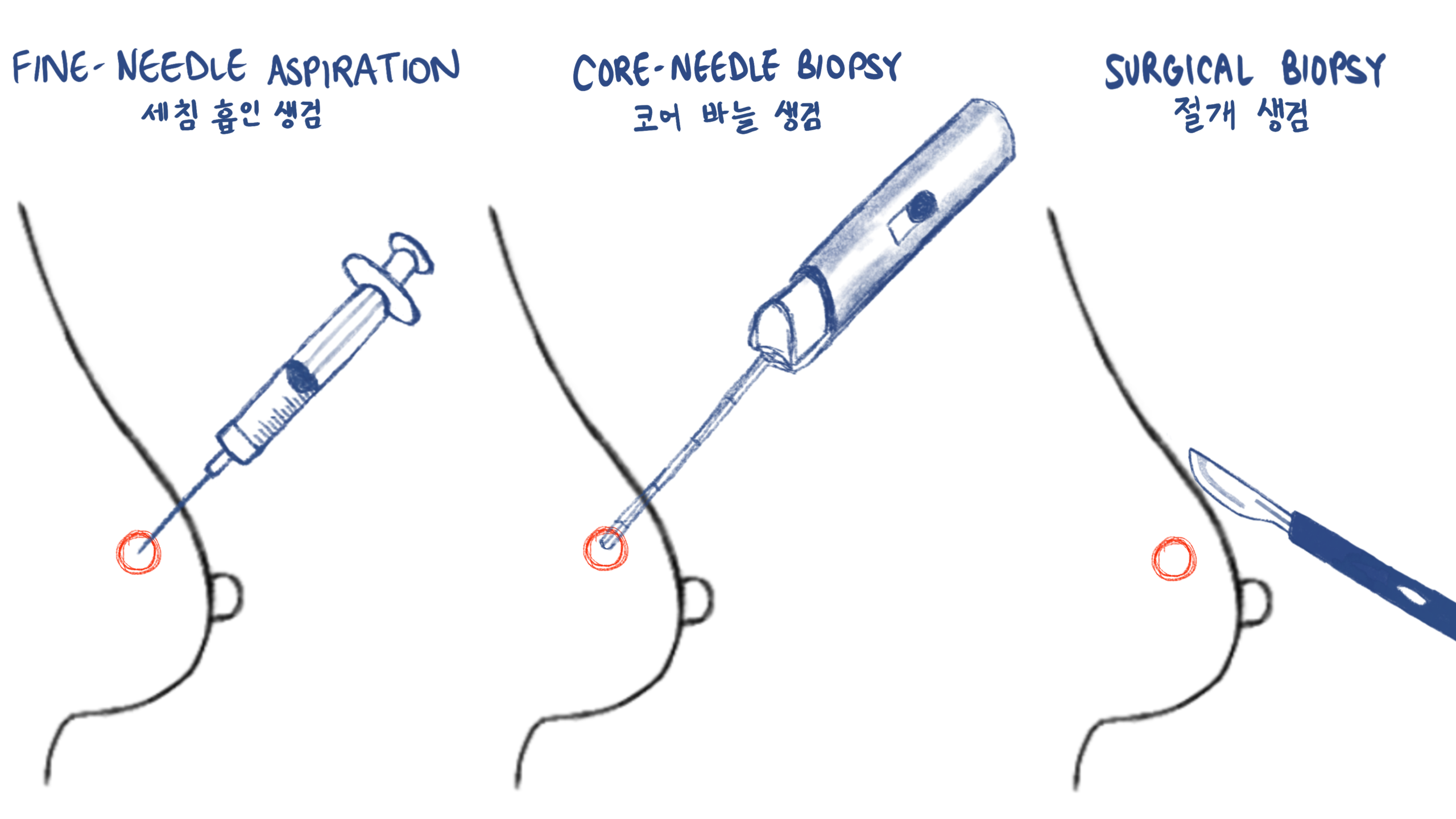
때로는 유방 생검이 필요할 수 있는데, 이는 비정상 부위에서 조직을 떼어내 암 여부를 확인하는 검사입니다. 생검에는 여러 방식이 있지만, 가장 흔한 방법은 국소마취 후 속이 빈 바늘을 이용해 조직을 떼어내는 비교적 간단한 시술입니다.
첫 유방촬영술에서는 비교할 이전 영상이 없기 때문에 거짓 양성이 더 흔하게 발생합니다.
추가 검사를 위해 다시 불려가는 경험은 일부 사람들에게 불안감을 줄 수 있습니다.
하지만 첫 촬영에서 추가 영상이 필요했던 경우라도, 다음 촬영에서는 비교할 이전 영상이 생기기 때문에 다시 불려갈 가능성은 줄어듭니다.
거짓 양성 결과의 위험을 높이는 다른 요인들을 살펴보면, 에스트로겐을 복용 중인 사람, 젊은 연령, 유방 밀도가 높은 경우, 과거 유방 생검 경험이 있는 경우, 그리고 유방암 가족력이 있는 경우에 더 흔합니다.
거짓 음성 결과로 인한 잘못된 안심
유방촬영술이 때때로 유방암을 놓칠 수 있어, 실제로 암이 있음에도 정상 결과가 나올 수 있습니다. 이는 검사받는 사람에게 잘못된 안도감을 줄 수 있습니다.
따라서 유방암 증상이 있다면, 최근 유방촬영술 결과가 정상이라도 반드시 주치의를 찾아가야 합니다. 증상에 맞는 더 정밀한 검사가 필요할 수 있기 때문입니다.
과잉진단
과잉진단이란, 유방암 검진으로 실제로는 매우 천천히 자라 전이될 가능성이 낮아서, 치료하지 않아도 그로 인해 사망하지 않았을 암을 발견하는 경우를 말합니다. 이러한 암은 사망을 일으킬 수 있는 암과 구별할 수 없기 때문에, 의사들은 치료 없이 두기에는 위험하다고 판단합니다. 이 경우 환자는 처음부터 필요하지 않았을 수도 있는 암 치료의 부작용에 노출될 수 있습니다.
또한 이미 생명을 위협하는 다른 질환을 앓고 있는 경우에는, 유방암 검진을 계속할지에 대해 의사와 상의하는 것이 중요하다는 점도 함께 고려해야 합니다. 이미 다른 질환으로 매우 아픈 상태라면, 유방암을 조기에 발견하더라도 기대 수명이 늘어나거나 삶의 질이 향상되지 않을 수 있습니다. 이러한 경우에는 유방암이 사망의 원인이 되기보다는 단순히 동반된 질환으로 남을 수 있어, 검진의 효과가 제한될 수 있습니다.
방사선 노출
유방촬영술은 X선을 사용하기 때문에 소량의 방사선에 노출됩니다. 많은 사람들이 방사선 노출이 장기적으로 암 위험을 높일까 걱정합니다.
하지만 한 번의 유방암검진으로 어느 정도의 방사선에 노출되는지 이해하려면, 간단한 배경 설명이 도움이 됩니다.

캐나다에 살고 계시는 분들은 자연 환경으로부터 1년에 평균 약 1.8 mSv의 방사선에 노출됩니다.
이러한 자연 방사선의 예로는 우주 방사선, 지각 방사선, 그리고 라돈 노출 등이 있습니다. 우리가 먹는 음식에도 아주 미량의 방사선이 들어 있습니다.
일반적인 2D 유방촬영술의 총 방사선량은 약 0.4 mSv입니다.
이는 캐나다에서 약 12주 동안 자연 환경으로부터 받는 방사선량과 비슷한 수준입니다.
다른 방식으로 설명하면, 10시간 비행 시 받는 방사선량은 흉부 X선 1회와 비슷하고, 유방촬영술은 약 흉부 X선 4회 정도에 해당합니다. 즉, 10시간짜리 비행을 네 번 하는 것과 비슷한 수준입니다.
검진을 언제 시작하느냐에 따라 이득과 위험은 달라질 수 있습니다
이제 유방촬영술을 받았을 때의 이득과 위험에 대해 알게 되었으니, 검진을 통해 얼마나 많은 생명이 유방암으로부터 구해지는지, 또는 과잉진단이나 거짓 양성이 얼마나 자주 발생하는지 궁금할 수 있습니다.
이 차트는 미국 자료를 기반으로 한 모델링을 통해 대략적인 수치를 추정한 것입니다.
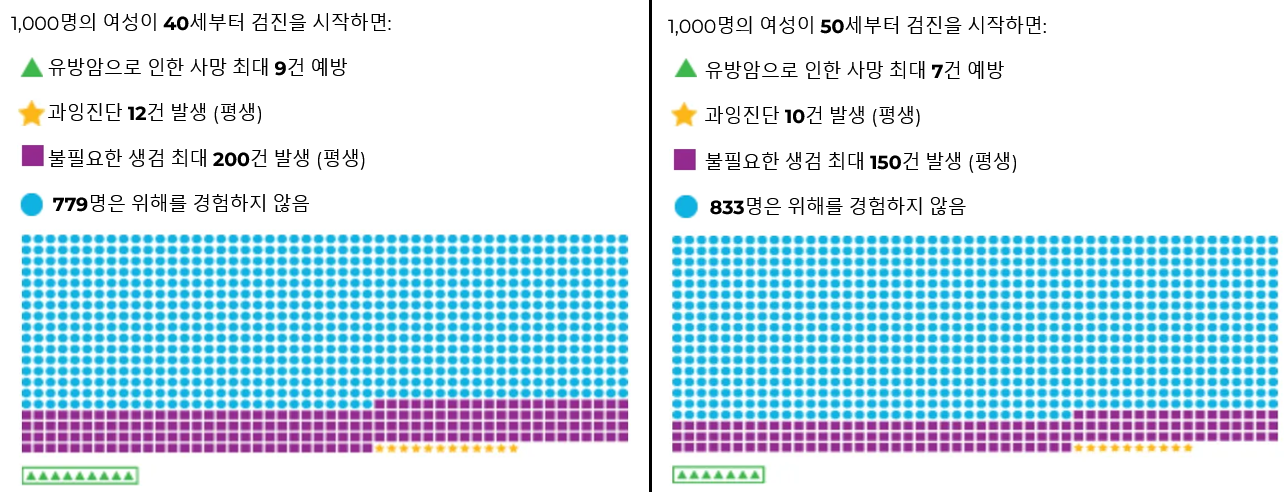
보시다시피, 유방암 검진을 언제 시작하느냐에 따라 이득과 위험은 달라질 수 있습니다.
예를 들어, 1,000명씩 두 그룹을 비교한다고 가정해보겠습니다. 한 그룹은 40세부터 정기적으로 검진을 시작하고, 다른 그룹은 50세부터 시작하는 경우입니다.
- 40세부터 검진을 시작한 그룹에서는 1,000명 중 최대 9명의 생명을 유방암으로부터 구할 수 있습니다. 이는 50세부터 검진을 시작한 그룹보다 1,000명당 2명 더 많은 생명이 구해지는 것입니다.
- 40세부터 검진을 시작한 그룹에서는 12명에게 과잉진단이 발생할 수 있고, 50세부터 시작한 그룹에서는 10명에게 발생할 수 있습니다.
- 40세부터 검진을 시작한 그룹에서는 최대 200건의 불필요한 생검이 발생할 수 있으며, 이는 50세부터 시작한 그룹보다 50건 더 많은 수치입니다. 여기서 중요한 점은, 이 숫자들이 40세에 한 번 검진했을 때의 결과가 아니라는 것입니다. 이는 40세부터 75세까지 정기적으로 검진을 받는 경우, 즉 35년 동안 추적했을 때 전체적으로 발생할 수 있는 불필요한 생검의 수를 의미합니다.
- 두 그룹 모두에서 대다수의 사람들은 유방암 검진으로 인한 위해를 경험하지 않습니다. 그래프의 파란 원이 이를 나타냅니다.
맞춤형 도움
지금 유방암 검진을 받으실지, 아니면 나중으로 미루실지에 대한 결정을 내리는 데 여러분의 가치관과 선호를 반영하는 개개인을 위한 맞춤형 도움을 받기 위해서는 주치의와 상담하시길 바랍니다.
지금은 유방암 검진을 받지 않기로 결정하시더라도, 언제든지 마음을 바꿔 검진받을수 있습니다.
유방암 검진을 받기로 결정하셨다면, 아래에 있는 거주 지역의 유방암 검진 프로그램 링크를 확인하여 유방촬영술 예약 방법을 알아보세요.
유방촬영술 검사를 앞두고 계신 분들은, 검사 전에 알아두면 도움이 될 유방촬영술 준비 팁을 확인해 보세요.
주/준주별 유방암 검진 프로그램
- Alberta
- British Columbia
- Manitoba
- New Brunswick
- Newfoundland and Labrador
- Northwest Territories
- Nova Scotia
- Nunavut: 지역의 주치의에게 문의 하세요
- Ontario: 대기 시간이 가장 짧은 유방촬영술 센터를 선택하려면 ‘Wait Times’를 클릭하세요
- Prince Edward Island
- Quebec
- Saskatchewan
- Yukon
